Пилоростеноз
Пилоростеноз у детей — врожденное сужение привратника; в редких случаях бывает приобретенным (рубцовые сужения вследствие химического ожога или язвы желудка).
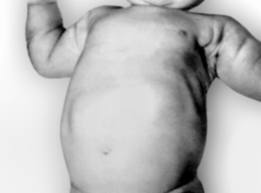
Заболевание чаще отмечается у мальчиков. Основным симптомом является рвота, которая появляется на 2—3-й неделе жизни. Рвота обильная, «фонтаном», количество рвотных масс, как правило, превышает количество молока, принятого ребенком во время кормления. Примеси желчи в рвотных массах нет. В начале заболевания рвота возникает через 10—15 мин. после кормления, но в дальнейшем по мере расширения желудка интервалы между кормлением и рвотой удлиняются. Вследствие упорной рвоты развивается истощение и обезвоживание. Вес ребенка 1,5—2 месяцев оказывается нередко меньшим, чем при рождении. Число мочеиспусканий и количество мочи при пилоростенозе уменьшается, чаще отмечаются запоры. При осмотре живота в большинстве случаев можно наблюдать перистальтику желудка в виде «песочных часов» (рис. 2). Этот симптом является очень важным, может быть вызван поглаживанием кожи живота в области желудка. Ускорить появление перистальтики можно также, давая ребенку несколько глотков воды. В сомнительных случаях прибегают к рентгенологическому исследованию желудка. При лабораторных исследованиях обнаруживается повышение содержания гемоглобина и замедлениеРОЭ (из-за обезвоживания и сгущения крови), а также уменьшение количества хлоридов в крови вследствие потери соляной кислоты с рвотными массами.
Лечение пилоростеноза только оперативное. Операция показана как только поставлен диагноз и заключается в лапаротомии и рассечении мышечного слоя привратника до слизистой оболочки (рис. 3). Кормление начинают через 3 часа после операции сцеженным грудным молоком по 10—20 мл через 2 часа. В последующие дни на каждое кормление прибавляют по 10 мл. К груди начинают прикладывать с 4-го дня, но основное кормление продолжают сцеженным грудным молоком. На кормление грудью переводят с 7—10-го дня. В тяжелых случаях пилоростеноза в первые дни после операции необходимо внутривенное введение 5% раствора глюкозы, изотонического раствора хлорида натрия, а также повторные переливания крови или плазмы. После операции дети развиваются нормально.
Пилоростеноз у детей (pylorostenosis; от греч. pyloros — привратник и stenosis — сужение) — заболевание детей первых месяцев жизни, имеющее клинику частичной непроходимости желудка.
Этиология и патогенез заболевания до настоящего времени недостаточно изучены. В основе пилоростеноза лежит врожденный порок развития стенки привратника и вторично присоединяющийся нервный спазм.
Патологическая анатомия. Привратник желудка при пилоростенозе резко утолщен, увеличен в размерах, имеет характерный вид оливы беловатого цвета, хрящевой консистенции. Просвет привратника резко сужен, с трудом пропускает пуговчатый зонд (рис. 1). При микроскопическом исследовании отмечают утолщение всех слоев стенки привратника (мышечного, слизистого, подслизистого), избыточное развитие соединительной ткани, большой размер мышечных волокон и их ядер, значительные изменения в нервных сплетениях и ганглиозных клетках стенки привратника.
Клиническая картина выраженной формы пилоростеноза характерна. У ребенка, родившегося в срок, с хорошим весом, со 2—4-й недели жизни появляется рвота «фонтаном» почти после каждого кормления. Рвотные массы, не содержащие желчи, выбрасываются с большой силой в виде далеко летящей струи. В ряде случаев рвоте предшествуют срыгивания. Постепенно рвота становится более редкой, но обильной. Рвотные массы имеют резкий, кислый запах. Отмечается задержка стула, иногда самостоятельный скудный стул зеленоватого цвета, напоминающий меконий («голодный» стул). Мочится ребенок редко (5—б и даже 2—3 раза в сутки), небольшими порциями. Вес быстро падает. Кожа становится дряблой, сухой, теряет тургор, свисает на конечностях складками (рис. 2). Через тонкие покровы брюшной стенки отчетливо видна выраженная перистальтика желудка. Для крови характерны относительно высокие показатели гемоглобина и эритроцитов, низкий уровень РОЭ (до 1 — 3 мм в час), что указывает на сгущение крови в результате обезвоживания организма. При биохимических исследованиях крови обнаруживают повышение резервной щелочности крови, снижение количества хлоридов, гипокалиемию, признаки которой выявляются на ЭКГ в виде удлинения, уплощения, иногда деформации зубца Т. Гипохлоремическая кома (зевота, поверхностное дыхание, мышечная гипотония, сонливость, помрачение сознания) наблюдается редко.
Диагноз тяжелых форм не представляет трудностей. Существуют, однако, такие формы, где диагностика трудна, требует большой наблюдательности, тщательности в собирании анамнеза.
Для уточнения диагноза применяют рентгенологическое исследование желудка с барием (2 чайн. л. бария в 50—60 мл сцеженного грудного молока). Рентгенологический диагноз пилоростеноза в ранние сроки заболевания ставится на основании глубокой сегментирующей перистальтики желудка, отсутствия начала опорожнения желудка в первые 15—20 мин. после приема бария, сохранения остатка бария в желудке до 24 час. В более поздние сроки заболевания к этим симптомам присоединяется расширение желудка.
В дифференциальной диагностике пилоростеноза наибольшее практическое значение имеет пилороспазм — заболевание, сходное по клинической картине с П., но имеющее чисто неврогенное происхождение и поддающееся консервативному лечению. При пилороспазме рвота начинается с момента рождения, менее обильна, непостоянна по дням, в рвотных массах встречается примесь желчи. Падение веса, нарушения дефекации и мочеиспускания выражены меньше или даже отсутствуют. Видимая перистальтика желудка наблюдается редко.
Прогноз П. при своевременном и правильном лечении обычно вполне благоприятен. При отсутствии своевременного лечения дети погибают к 4—5 мес. жизни от истощения и вторично присоединившихся осложнений (пневмония и пр.)
.







